Le Fibre Invisibili: Anatomia del Legamento Parodontale e della Gengiva Marginale
In breve — Il legamento parodontale e la gengiva marginale sono tessuti connettivali organizzati in un sistema di fibre collagene di straordinaria complessità. Dalle fibre oblique — le più numerose — che trasformano la compressione in trazione, all’apparato sovracrestale che sigilla il solco gengivale, ogni fascio ha un nome, una direzione e una funzione precisa. Questo articolo ne descrive l’anatomia con il supporto di immagini istologiche.
Summary (EN) — The periodontal ligament and marginal gingiva are connective tissues organized into a collagen fiber system of extraordinary complexity. From the oblique fibers — the most numerous — that convert compression into tension, to the supracrestal apparatus that seals the gingival sulcus, each bundle has a name, direction and precise function. This article describes their anatomy with histological images.
C’è un tessuto che non si vede. Non nelle radiografie, non nelle fotografie cliniche, non a occhio nudo. Eppure è lui che tiene tutto insieme e ne determina la resistenza.
Il legamento parodontale e la gengiva marginale sono costruiti attorno a una rete di fibre collagene così intricata da sembrare un’opera di “ingegneria tessile”. Ogni fascio ha un orientamento preciso, ogni inserzione un significato biomeccanico. È un sistema che lavora in silenzio e in perfetta efficienza — fino a quando non smette di farlo.
Il legamento parodontale: architettura delle fibre principali
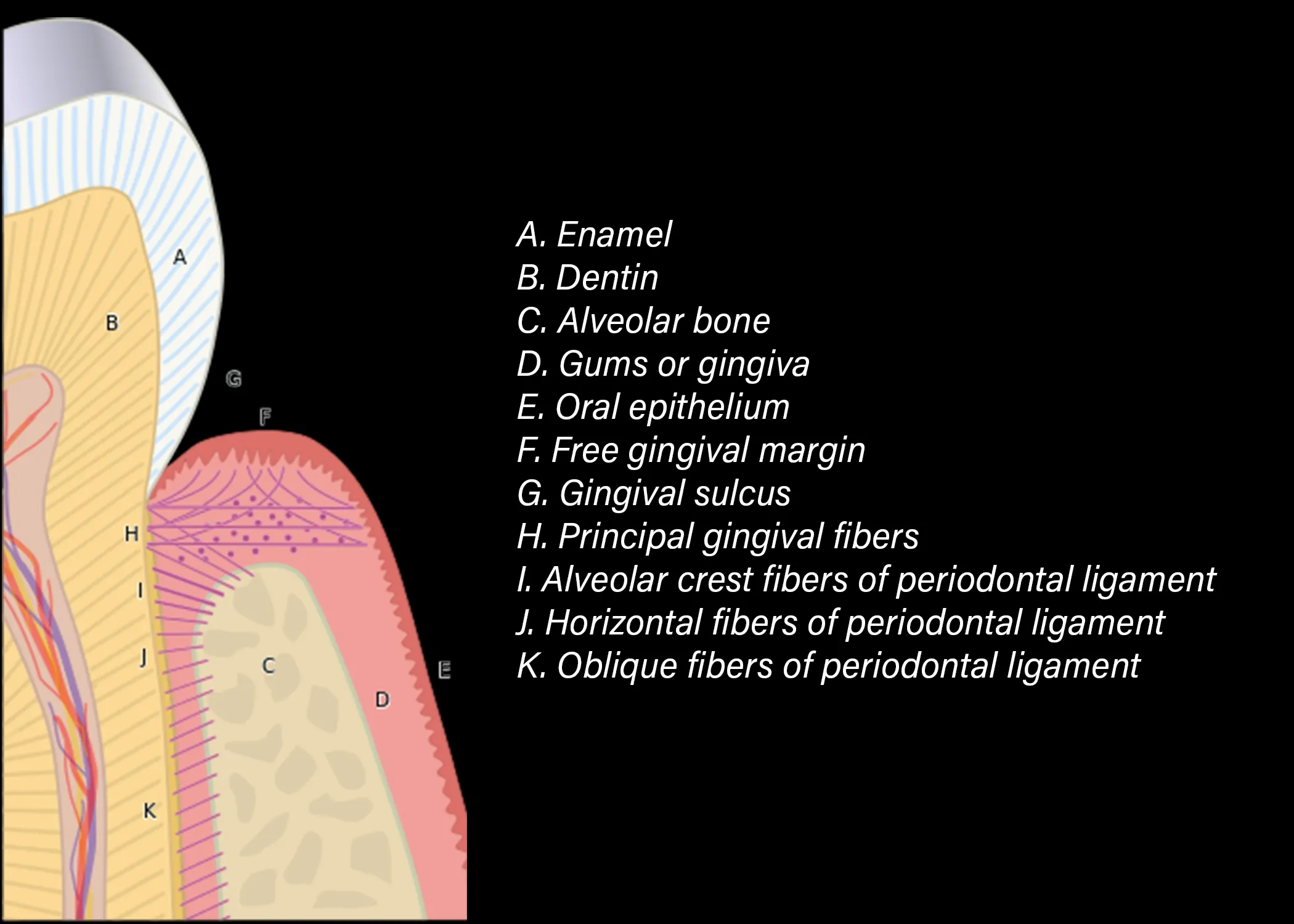
Il legamento parodontale (PDL) occupa lo spazio tra il cemento radicolare e l’osso alveolare proprio. Ha uno spessore medio di 0,15–0,38 mm — quasi nulla — eppure contiene un sistema di fibre collagene organizzato in fasci densi, vasi sanguigni, terminazioni nervose e una popolazione cellulare attivissima dominata dai fibroblasti [1, 2].
Le fibre principali del PDL sono composte prevalentemente da collagene di tipo I (circa 70-80%) e di tipo III (20-30%). Si inseriscono nel cemento da un lato e nell’osso alveolare dall’altro: le porzioni terminali intrappolate nei tessuti mineralizzati prendono il nome di fibre di Sharpey [3].
I gruppi di fibre principali si classificano in base alla loro direzione e inserzione [1, 2, 4]:
Fibre della cresta alveolare — Corrono dalla porzione cervicale del cemento alla cresta dell’osso alveolare. Sono le prime fibre che si incontrano procedendo dall’alto. Il loro compito è resistere alle forze di estrusione e ai movimenti laterali. Sono la prima linea di difesa.
Fibre orizzontali — Si inseriscono nel cemento appena apicalmente alle fibre della cresta e si dirigono perpendicolarmente verso l’osso alveolare. Resistono alle forze laterali e di inclinazione. Nella regione orizzontale, i fibroblasti del PDL e le fibre formano una rete densa e multi-ramificata [4].
Fibre oblique — Il gruppo più numeroso dell’intero legamento parodontale. Corrono dal cemento in direzione coronale verso l’osso, formando un angolo di circa 45° con l’asse del dente. Questo orientamento è geniale: trasforma le forze di compressione masticatoria in forze di trazione sull’osso alveolare. Il dente, in pratica, è appeso nel suo alveolo come un’amaca [1, 4].
Fibre apicali — Si irradiano dall’apice radicolare verso il fondo dell’alveolo in tutte le direzioni. Proteggono il fascio neurovascolare che entra dal forame apicale e resistono alle forze di estrusione e inclinazione.
Fibre interradicolari — Presenti solo nei denti pluriradicolati. Corrono dalla forcazione della radice alla cresta del setto interradicolare. Stabilizzano il dente nella regione della forcazione.
Le fibre di Sharpey: l’ancoraggio al tessuto mineralizzato
Le estremità delle fibre principali che penetrano nel cemento e nell’osso alveolare proprio sono le fibre di Sharpey. Non sono un tipo diverso di fibra: sono le stesse fibre principali, ma la porzione intrappolata nella matrice mineralizzata prende questo nome specifico [3, 5].
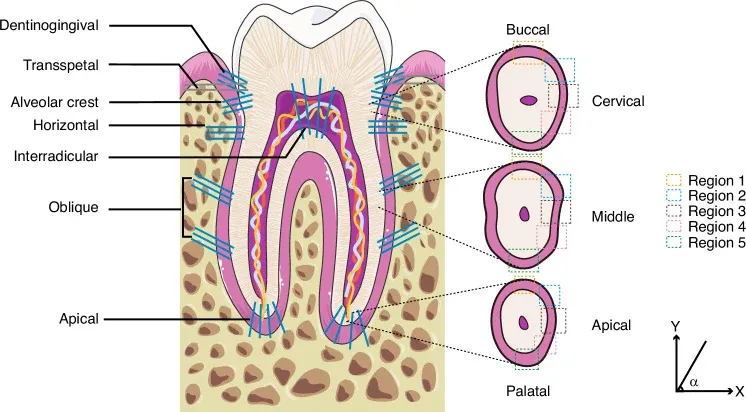
Fonte originale: Wen X, Pei F, Jin Y, Zhao Z. Int J Oral Sci 2025;17(1):23 · PMC11962160 · Licenza CC BY 4.0
Studi con microscopia elettronica a scansione (SEM) hanno dimostrato che le fibre di Sharpey sul versante osseo hanno diametro mediano significativamente maggiore rispetto a quelle sul versante cementizio, ma densità inferiore [3]. Sul cemento le fibre sono più fitte e sottili; sull’osso più rade e spesse. Due strategie diverse per lo stesso obiettivo: ancorare.
La transizione da fibra a tessuto mineralizzato non è brusca. È un’architettura che assorbe le sollecitazioni distribuendole su superfici ampie: il PDL non è una semplice cerniera, ma un’entesi progressiva che modula il gradiente meccanico tra il collagene morbido e la matrice mineralizzata.
L’apparato fibroso sovracrestale: le fibre della gengiva marginale
Sopra la cresta ossea, il gioco cambia. Le fibre non collegano più dente e osso, ma dente e gengiva, gengiva e periostio, dente e dente adiacente. Formano quello che si chiama apparato fibroso sovracrestale — una struttura che sigilla, protegge e mantiene l’architettura della gengiva marginale [6, 7].
La gengiva è composta da circa 65% di collagene tipo I, 30% di tipo III e 5% di tipo V [8]. Le fibre si organizzano in gruppi distinti:
Fibre dentogengivali — Il gruppo più voluminoso dell’apparato sovracrestale, circa il 35-40% del collagene totale. Si inseriscono nel cemento in prossimità della giunzione smalto-cemento e si irradiano in tre direzioni: verso la cresta gengivale, lateralmente verso la superficie esterna della gengiva e verso il basso oltre la cresta alveolare lungo la corticale ossea [6, 7]. Sono le fibre che mantengono la gengiva adesa al dente.
Fibre dentoperiostali — Partono dal cemento cervicale e si dirigono lateralmente verso il periostio della cresta alveolare. Collegano il dente all’involucro periostale dell’osso.
Fibre circolari (circumferenziali) — Uniche nel loro genere: non toccano il dente. Corrono interamente nel connettivo gengivale, circondando il dente ad anello. Sono responsabili della forma e della tonicità della gengiva marginale libera. Mantengono il colletto gengivale aderente al dente come una guarnizione [6].
Fibre transettali — Corrono dal cemento di un dente al cemento del dente adiacente, scavalcando la cresta ossea interdentale con un angolo di circa 45-60° rispetto all’asse lungo del dente. Collegano i denti tra loro e contribuiscono a mantenere i punti di contatto e l’allineamento nell’arcata. Dopo l’estrazione di un dente, queste fibre si riorganizzano rapidamente [7].
Fibre alveologengivali — Partono dalla cresta dell’osso alveolare e si dirigono coronalmente nel connettivo gengivale. Collegano l’osso alla gengiva.
L’ultrastruttura del connettivo gengivale
La microscopia elettronica a scansione rivela ciò che l’istologia ottica può solo suggerire: la trama tridimensionale del collagene gengivale è un reticolo denso di fibrille organizzate in fasci di diverso diametro e orientamento. Nella lamina propria della gengiva cheratinizzata, i fasci collageni sono più spessi, più densi e più orientati rispetto alla mucosa alveolare — una differenza strutturale che spiega la diversa risposta meccanica dei due tessuti [9].
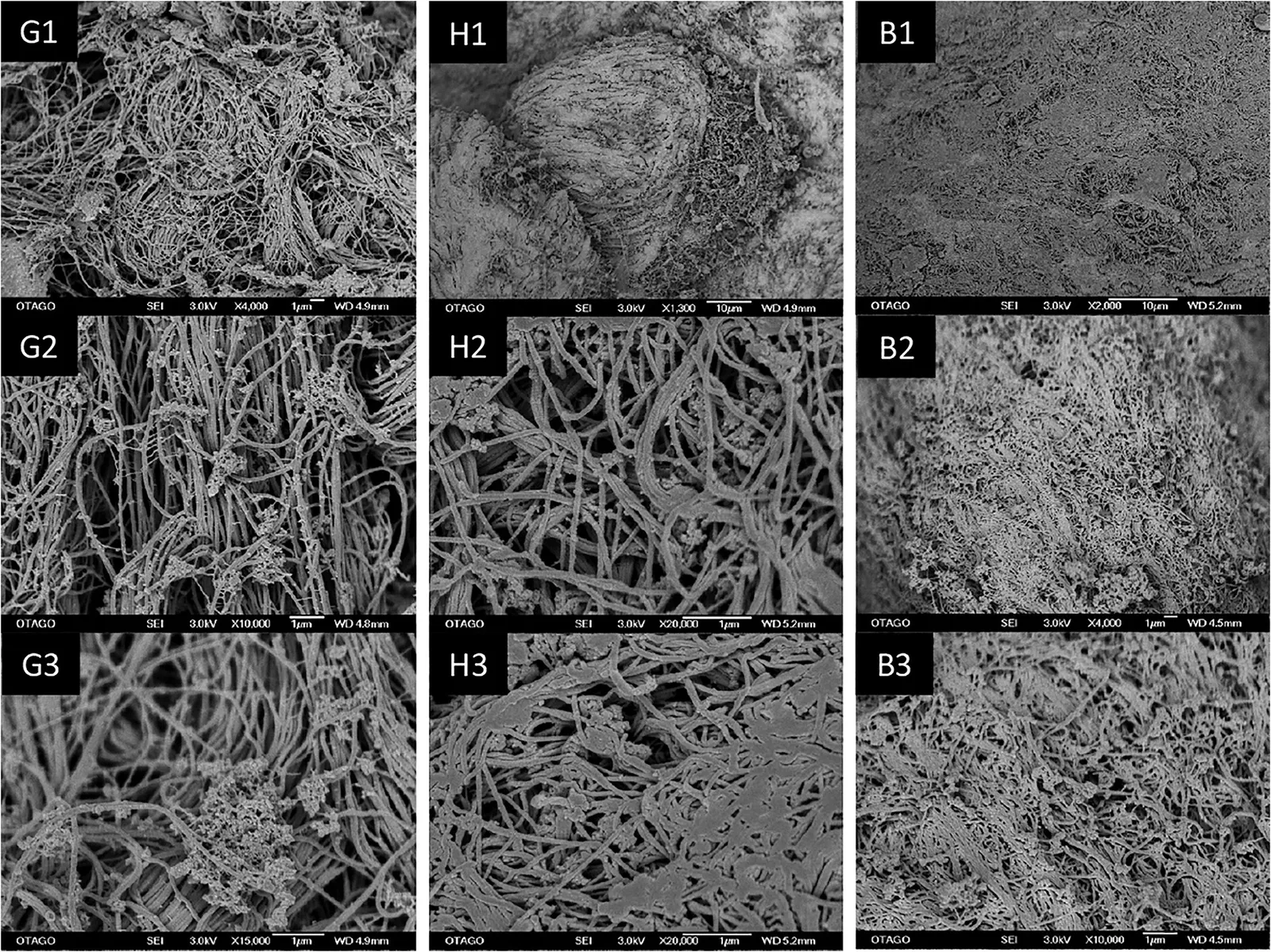
Fonte originale: Choi JJE, Ellepola K, Farrar P, et al. Clin Exp Dent Res 2020;6(6):602-611 · PMC7745080 · Licenza CC BY 4.0
All’istologia convenzionale in ematossilina-eosina, il confronto tra gengiva cheratinizzata, mucosa palatina e mucosa alveolare mostra differenze nette nello spessore dell’epitelio, nella densità delle papille connettivali e nella compattezza del collagene della lamina propria. La gengiva ha lamina propria densa e papille alte; la mucosa alveolare lamina propria lassa e sottomucosa ben rappresentata [9].
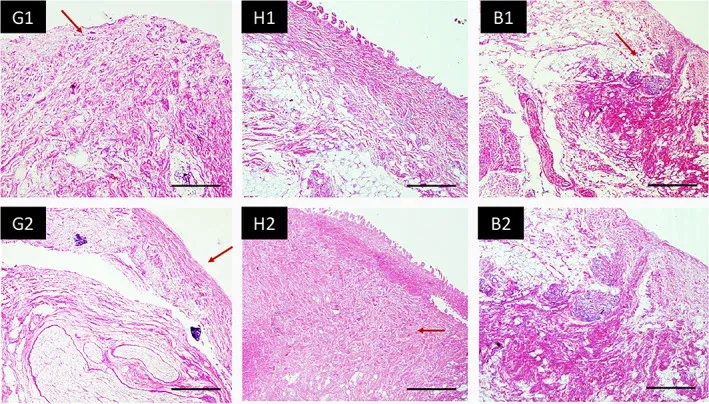
Fonte originale: Choi JJE, Ellepola K, Farrar P, et al. Clin Exp Dent Res 2020;6(6):602-611 · PMC7745080 · Licenza CC BY 4.0
Biomeccanica: perché questa architettura funziona
L’orientamento delle fibre non è casuale. Wen e collaboratori [4] hanno dimostrato che le proprietà meccaniche del PDL variano significativamente lungo l’asse della radice: il modulo elastico e la resistenza alla trazione sono più elevati nel terzo medio — dove dominano le fibre oblique — e diminuiscono verso il terzo cervicale e apicale.
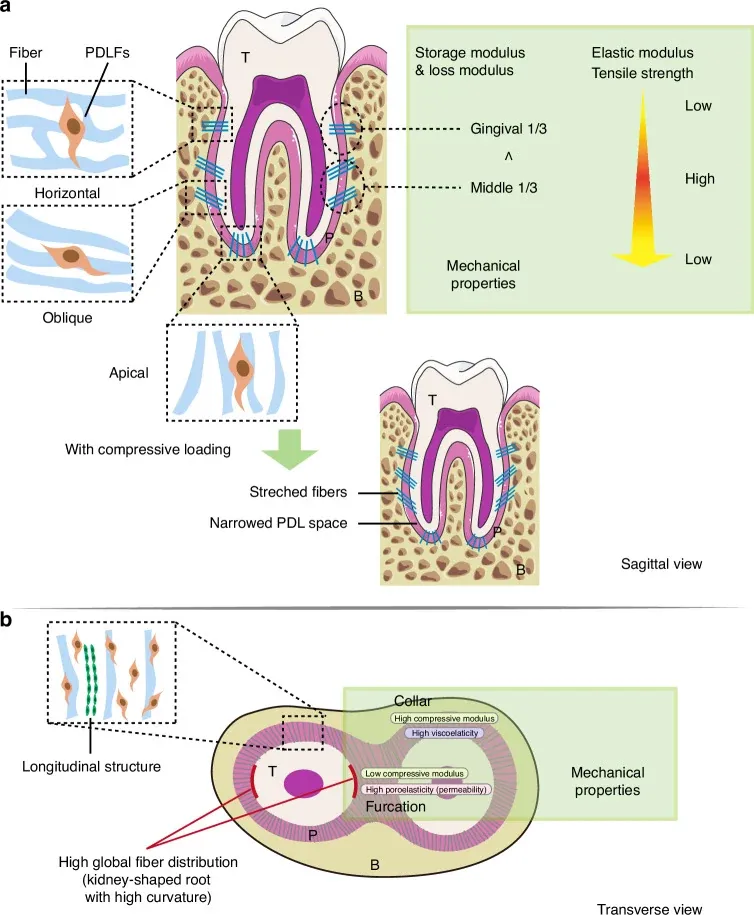
Fonte originale: Wen X, Pei F, Jin Y, Zhao Z. Int J Oral Sci 2025;17(1):23 · PMC11962160 · Licenza CC BY 4.0
Sotto carico compressivo, le fibre si stirano e lo spazio parodontale si restringe. L’orientamento obliquo converte la compressione verticale in trazione laterale sull’osso — e l’osso resiste molto meglio alla trazione che alla compressione. È il principio dell’amaca, ripetuto in migliaia di fasci su tutta la superficie radicolare.
Nella sezione trasversale, la distribuzione delle fibre è più alta nelle radici a sezione reniforme — con alta curvatura — dove lo stress meccanico si concentra. Il PDL si adatta alla geometria della radice.
Significato clinico
Capire questa architettura non è un esercizio accademico. Ha conseguenze dirette:
Nella chirurgia parodontale, il rispetto delle fibre sovracrestali durante le incisioni e il disegno dei lembi determina la qualità della guarigione e la stabilità della gengiva a lungo termine. Le fibre circolari e dentogengivali, una volta recise, impiegano settimane per riorganizzarsi [10].
Nella parodontite, la progressione della malattia segue la distruzione sequenziale di questi gruppi di fibre. Prima le fibre dentogengivali e circolari, poi le fibre della cresta alveolare, infine le oblique e le apicali. La perdita di attacco clinico misura esattamente questo: la distruzione centripeta di un sistema fibroso ordinato [11].
Nell’implantologia, l’assenza del legamento parodontale attorno all’impianto — sostituito dal contatto diretto osso-titanio dell’osteointegrazione — priva il sistema di ammortizzazione, propriocezione e adattamento. Le fibre circolari e le fibre simil-dentogengivali che si formano attorno al collo implantare sono meno organizzate e meno resistenti di quelle del dente naturale. Questo spiega in parte la vulnerabilità della mucosa perimplantare [12].
Nell’ortodonzia, le fibre transettali sono responsabili della recidiva rotazionale dopo trattamento. La fibrotomia sovracrestale circumferenziale — il taglio chirurgico di queste fibre — riduce la tendenza alla recidiva, proprio perché interrompe la memoria elastica del tessuto [13].
Riferimenti
-
Nanci A, Bosshardt DD. Structure of periodontal tissues in health and disease. Periodontology 2000. 2006;40(1):11-28. https://doi.org/10.1111/j.1600-0757.2005.00141.x
-
Cho MI, Garant PR. Development and general structure of the periodontium. Periodontology 2000. 2000;24(1):9-27. https://doi.org/10.1034/j.1600-0757.2000.2240102.x
-
Liang Y, Hu Z, Chang B, Liu X. Quantitative characterizations of the Sharpey’s fibers of rat molars. J Periodontal Res. 2020;55(2):307-314. https://doi.org/10.1111/jre.12716
-
Wen X, Pei F, Jin Y, Zhao Z. Exploring the mechanical and biological interplay in the periodontal ligament. Int J Oral Sci. 2025;17(1):23. https://doi.org/10.1038/s41368-025-00354-y
-
Ho SP, Kurylo MP, Fong TK, et al. The biomechanical characteristics of the bone-periodontal ligament-cementum complex. Biomaterials. 2010;31(25):6635-6646. https://doi.org/10.1016/j.biomaterials.2010.05.024
-
Choi JJE, Ellepola K, Farrar P, Shahmiri R, Rohanizadeh R. The mechanical and histological characterization of the gingiva and oral mucosa. Clin Exp Dent Res. 2020;6(6):602-611. https://doi.org/10.1002/cre2.305
-
Page RC, Schroeder HE. Periodontitis in Man and Other Animals — A Comparative Review. Basel: Karger; 1982.
-
Schroeder HE. The Periodontium. Handbook of Microscopic Anatomy. Berlin: Springer; 1986.
-
Narayanan AS, Page RC. Connective tissues of the periodontium: a summary of current work. Coll Relat Res. 1983;3(1):33-64. https://doi.org/10.1016/s0174-173x(83)80047-8
-
Chandran A, Bhandary R, Shenoy N, Shetty UA. Analysis of collagen fibers in human gingival tissues using picrosirius red stain under polarized microscope. J Indian Soc Periodontol. 2021;25(2):106-111. https://doi.org/10.4103/jisp.jisp_152_20
-
Lindhe J, Lang NP. Clinical Periodontology and Implant Dentistry. 6th ed. Oxford: Wiley-Blackwell; 2015.
-
Berglundh T, Donati M, Zitzmann N. B cells in periodontitis — friends or enemies? Periodontology 2000. 2007;45(1):51-66. https://doi.org/10.1111/j.1600-0757.2007.00223.x
-
Berglundh T, Lindhe J, Ericsson I, Marinello CP, Liljenberg B, Thomsen P. The soft tissue barrier at implants and teeth. Clin Oral Implants Res. 1991;2(2):81-90. https://doi.org/10.1034/j.1600-0501.1991.020206.x
-
Edwards JG. A long-term prospective evaluation of the circumferential supracrestal fiberotomy in alleviating orthodontic relapse. Am J Orthod Dentofacial Orthop. 1988;93(5):380-387. https://doi.org/10.1016/0889-5406(88)90096-0
Cerchi uno specialista?
Parodontologia a Frosinone →Diagnosi e trattamento della parodontite nello Studio Denti Più
Hai bisogno di un parere?
Prenota una visita nello studio del Dr. Bruschi a Frosinone. Prima visita con diagnosi completa e piano di trattamento personalizzato.
Resta aggiornato
Nuovi articoli su parodontologia, implantologia e chirurgia orale — nella tua casella email.
Commenti
Caricamento commenti...
Lascia un commento